瑞士洛桑Vaudios大学附属医学研究中心 Sophie Degrauwe
患者,男性,56岁,因典型静息状态下胸痛1小时急诊就诊。合并高血压、2型糖尿病、血脂异常及吸烟等危险因素。12导联心电图示下壁及侧壁ST段抬高心肌梗死(STEMI)。静脉注射阿司匹林500 mg及普通肝素5000单位并口服替格瑞洛180 mg。冠状动脉造影示右冠状动脉(RCA)狭窄,置入一枚3.5*24 mm Biolimus洗脱支架。从症状发生至首诊时间为52分钟,门至球囊时间为51分钟,总缺血时间为103分钟。
将患者转至冠心病监护病房,其症状消失,血液动力学稳定。十分钟后出现急性胸痛、动脉血压严重降低及Ⅲ度房室传导阻滞。紧急转送至导管室经股动脉途径行冠状动脉造影,RCA出现血栓,予血栓抽吸并冠状动脉内注射阿昔单抗;经股静脉途径植入临时心脏起搏器。随后将患者转至重症监护病房,在不应用正性肌力药物及起搏器的情况下可无症状并保持血液动力学稳定。2小时后在心电图无急性改变的情况下出现心源性休克、心搏骤停,25分钟后自主循环恢复。紧急超声心动图可见大量心包积液。实施心包引流后,患者血液动力学马上得以改善,停止输注阿昔单抗,输注血小板。患者于心包引流两小时后出现心搏骤停,超声心动图检查未见残留心包积液。实施长达30分钟的心肺复苏后患者未能恢复自主循环。鉴于无法排除活动性出血,外科医生拒绝实施体外膜肺氧合。最终患者死亡,家属拒绝尸检。
讨论:该病例引发我们对再灌注治疗是否越早越好的深思。一方面,尽早实施再灌注有助于降低死亡率;另一方面,P2Y12受体抑制剂存在一定的作用延迟,过早实施再灌注可能增加不良事件发生率。RAPID研究提示,STEMI患者接受新型P2Y12受体抑制剂负荷后,2小时后仍有约40%~60%的患者存在血小板高反应性(图1),达到血小板反应单位(PRU)<240的平均时间为3~5小时。实施直接经皮冠状动脉介入治疗(PCI)时,应积极采取措施帮助患者度过这一大约4小时的高风险期。我们可选择院前尽早应用新型P2Y12受体抑制剂,ATLANTIC研究提示,院前使用替格瑞洛与入院后使用相比,可显著降低30天内事件发生率;也可选择静脉给药的抗血小板药物作为桥接治疗;挽救性应用血小板糖蛋白(GP)Ⅱb/Ⅲa受体抑制剂也是措施之一。该病例提示,对未使用过抗血小板治疗和/或早期就诊的患者,GPⅡb/Ⅲa受体抑制剂可能增加严重出血风险,甚至危及生命。
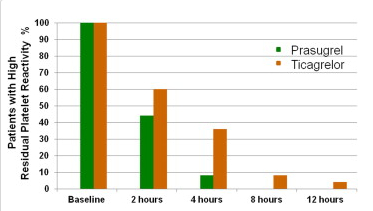
图1 新型P2Y12受体抑制剂负荷后的血小板反应性随时间的变化