编者按:及时机械取栓(MT)可显著改善大血管闭塞的急性缺血性卒中患者的临床预后。然而,临床上,有资质的血管内治疗卒中中心(ECC)数量有限,使得实现及时MT面临很大的挑战。患者通常在距离最近的初级卒中中心就诊,然后转诊至ECC。多项随机MT试验显示,延迟治疗时间与功能降低独立相关。美国洛杉矶召开的国际卒中大会(ISC 2018)于当地时间1月25日公布STRATIS研究(急性缺血性脑卒中患者行神经血栓切除术治疗的系统评价),研究者美国南佛罗里达综合神经科学中心Nils H. Mueller-Kronast教授对MT和临床预后的关系进行了分析。
.jpg)
美国南佛罗里达综合神经科学中心 Nils H. Mueller-Kronast教授
这是一项为期2年的真实世界的前瞻性多中心观察性单臂研究,纳入55个位点的984例发病8 h以内的合并有大血管闭塞的急性缺血性卒中患者,实行MT的患者接受或不接受静脉用组织纤溶酶原激活剂(IV-tPA),通过医院间转移或直接送达有资质的ECC。研究主要终点是90天时的功能结局(改良Rankin评分0~2)。
结果显示,直接送达和院间转运患者从发病到进行血运重建的中位时间分别为202.0分钟和311.5分钟(P<0.001)。直接送达组的临床结局更好,其中60.0%(299/498)的患者功能结局良好,而院间转运组为52.2%(213/408)(OR=1.38,95%CI:1.06~1.79;P=0.02)。同样的,获得极好临床结局(改良Rankin评分0~1)的患者在直接送达组和院间转运组分别为47.4%(236/498)和38.0%(155/408)(OR=1.47,95%CI:1.13~1.92;P=0.005)。两组的死亡率并无差异(直接送达组为15.1%,院间转运组为13.7%;P=0.55)。IV-tPA对结局没有影响。所有院间转移患者的假设旁路模型(hypothetical bypass modeling)显示,静脉组织纤溶酶原激活剂会延迟12分钟,但如果患者直接被送至有ECC,MT可提前91分钟完成。如果发病到送至局限在20英里以内,则静脉组织纤溶酶原激活剂延迟7分钟,MT可提前94分钟完成。
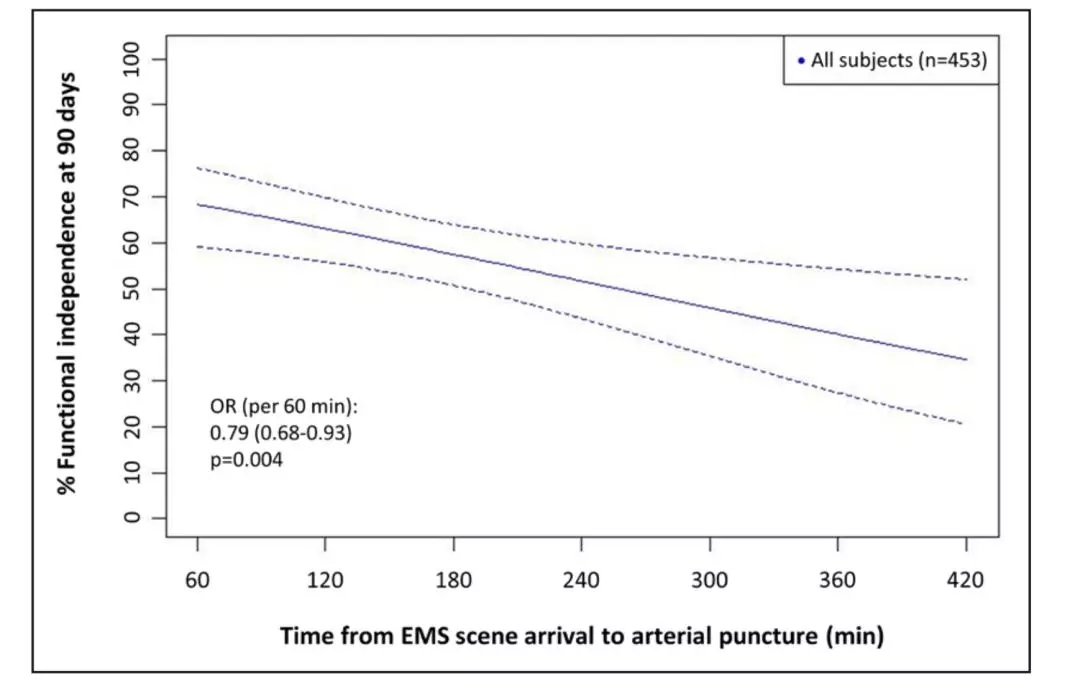
图1. 送至ECC时间越长,90天时功能结局越差
该项研究提示,直接送至ECC从发病到治疗时间显著更短,与IV-tPA的使用仅轻微相关。这种影响在20英里以内的患者分析中最为明显。在这个队列中,90天时良好(mRS 0~2)和优秀临床结局(mRS 0~1)分别提高13.3%和16.2%(图2)。当然,研究也存在局限性,STRATIS是一项前瞻性注册研究,非随机研究;并非每位患者有到达EMS的时间记录;直接送达与院间转移患者间的差异,尤其是院间转移患者的初始NIHSS评分更高,这提示院间转移行MT患者的卒中程度更严重,还包括其他选择偏倚,导致两组间差异不能用回归分析来计算等。总之,这一大规模现实世界研究显示,院间转移与明显的治疗延迟和较差的临床结局相关,从现场到ECC的路径可能是改善患者尽快实行MT和临床结果的优选之一。
.jpg)
图2. 20英里以内患者的临床结局改善显著